Роспотребнадзор 1 июня опубликовал доклад «О состоянии санитарно-эпидемиологического благополучия населения в 2024 году». Можно ли говорить о новой волне коклюша в России? В чём коварство вируса и как снизить вероятность заражения им? Об этом расскажем далее.
Что такое коклюш
Коклюш — воздушно-капельная бактериальная инфекция, наиболее
характерным признаком которой является приступообразный кашель.
Возбудитель коклюша — бактерия Борде – Жангу (по имени впервые
описавших её в 1906 году европейских учёных), или Bordetella
pertussis, — остаётся практически неизменной на протяжении
длительного времени, так как устойчива к мутациям. Заражение
коклюшем происходит при тесном контакте с больным.
— Наибольшему риску подвержены новорождённые и невакцинированные дети дошкольного возраста, поэтому коклюш отнесён к детским инфекциям, — объясняет главный врач клинико-диагностической лаборатории «Инвитро» Андрей Поздняков. Но и в старшем, и даже пожилом возрасте отмечаются случаи повторного заболевания коклюшем.
Инкубационный период коклюша может длиться от 3 до 14 дней со сменой периодов: катарального (с насморком), спазматического кашля и разрешения. Приступы кашля (вплоть до рвоты) учащаются ночью и в утренние часы, а затем в любой момент. Особенно тяжело малышам, так как организм становится более восприимчив к другим респираторным инфекциям
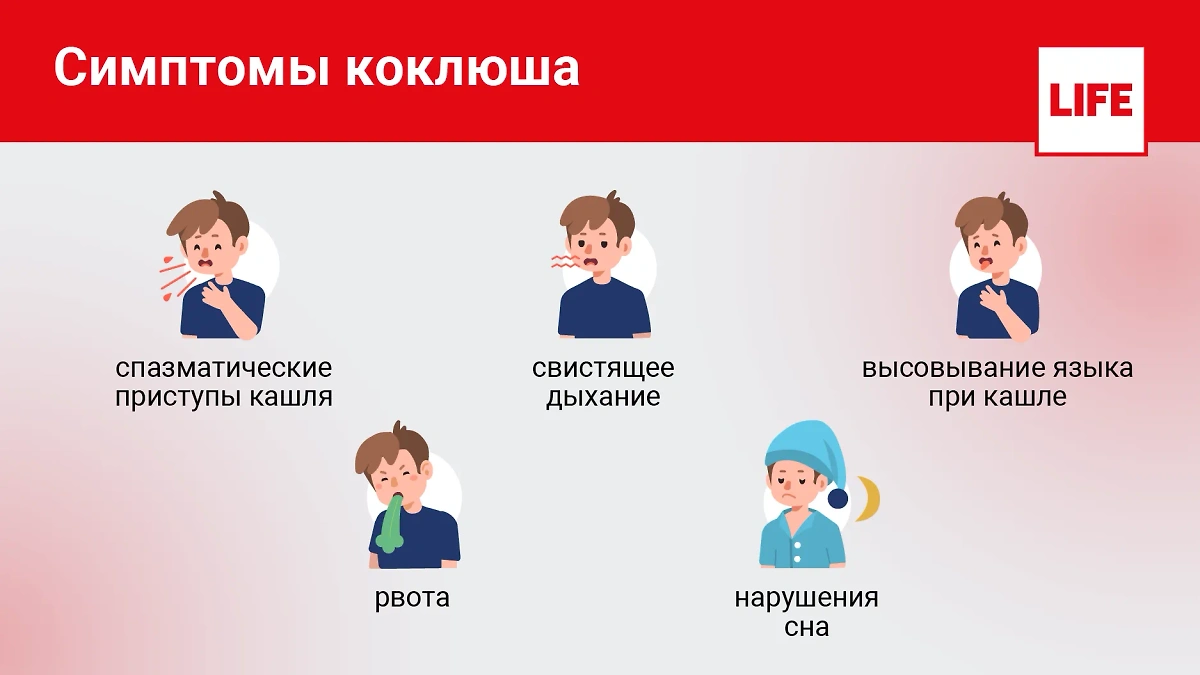
Симптомы коклюша. Инфографика © Life.ru
Вспышка коклюша в 2025 году
По данным Роспотребнадзора, в 2024-м фиксировалось более 32
тысяч случаев коклюша во всех регионах России, кроме Чукотского
автономного округа, наиболее часто — в Кемеровской области (почти
1,6 тысячи случаев). 80% — коклюш у детей до 14 лет,
преимущественно младенцев, 8,2% — у подростков, 11,2% — у взрослых.
Погибло 11 непривитых детей в возрасте до года. Пятнадцать случаев
заболевания коклюшем выявили в Дагестане с 1 января 2025 года,
сообщили в пресс-службе Минздрава республики. Причины назвал
врач-инфекционист Николай Малышев. Это снижение количества вакцин,
недостаточный охват прививками из-за родителей-антиваксеров, а
также приток непривитых иностранцев. Кроме того, во время эпидемии
CoViD-19 многие пропустили плановую
вакцинацию.
— Важно понимать, что заболевание предотвратимо с помощью своевременной вакцинации, это главный способ сдерживания эпидемий, — подчеркнул Андрей Поздняков.
По мнению инфекционистов, для предотвращения вспышек привито должно быть не менее 95% населения. Как отмечают в Роспотребнадзоре, большинство случаев заражения приходятся именно на антипрививочников. Первый зампред Комитета Госдумы по охране здоровья Федот Тумусов считает, что необходимо рассмотреть вопрос о введении ответственности противников вакцинации.
— Ответственность должны нести именно идейные антиваксеры, которые целенаправленно не ставят прививки и распространяют подобные убеждения, — считает депутат.
В Свердловской области Роспотребнадзор начал передавать в органы опеки информацию о родителях, которые отказываются от вакцинации своих детей.

От коклюша защищает вакцинация. Фото © Shutterstock / FOTODOM / Studio Romantic
— Мы начали активно передавать информацию в органы опеки. Чтобы они воздействовали на родителей и принимали меры, — заявила представитель ведомства Анжелика Пономарёва.
Главный внештатный специалист по медицинской профилактике в регионе Александр Харитонов поддержал Пономарёву и возмутился тем, что противниками вакцинации становятся родители, которые сами имеют все необходимые прививки. В то же время адвокат и общественный деятель Дмитрий Аграновский высказался против введения ответственности для антиваксеров.
— Применять насилие в данном случае будет неправильно. Это дало отрицательный опыт. Оно может подорвать доверие к институту вакцинации вообще, —уверен Аграновский.
Председатель Профсоюза работников здравоохранения РФ Анатолий Домников предложил напоминать жителям о том, что многие страшные заболевания, к примеру оспа, побеждены при помощи вакцинации.
Коклюш у детей
Около половины клинически выраженных случаев приходится на дошкольников, но самое острое заболевание и летальный исход регистрируются главным образом среди непривитых детей очень раннего возраста. В числе потенциально опасных контактных лиц — сотрудники детских дошкольных учреждений. У детей более старшего возраста и подростков коклюш часто не диагностируется из-за его нетипичного течения. Все более старшие возрастные группы являются главным источником инфицирования для восприимчивых детей грудного возраста. После перенесённого заболевания у ребёнка вырабатывается стойкий иммунитет.
Коклюш у взрослых
Течение коклюша у взрослых атипичное, когда нарушается характерная клиническая картина, проявления неявные. Единственный показатель — длительный кашель без выраженных приступов. Симптомов коклюша вообще может не быть — заболевание выявляют только с помощью лабораторных анализов. При этом носитель инфекции всё равно заражает других. Отличить коклюш от обычной простуды непросто.
— Большинство врачей видят картину обычного ОРЗ и выписывают симптоматические препараты, а антибактериальную терапию не назначают, — пояснил Андрей Поздняков.
Виды анализов на коклюш
Специфическая диагностика коклюша производится бактериологическими методами: выделение возбудителя из мокроты и мазков слизистой верхних дыхательных путей (бакпосев на питательную среду). Коклюшную палочку высеивают на среду Борде – Жангу. Также могут назначить общий анализ крови с лейкоцитарной формулой и СОЭ, бактериальный посев из носоглотки (мазок), ИФА (иммуноферментный анализ) крови с определением маркеров инфекции — антител IgG и IgM, IgА к Bordetella pertussis, анализ мокроты. Также всем пациентам с подозрением на коклюш рекомендуется сделать общий анализ мочи.
— Самый эффективный метод диагностики коклюша сегодня — это ПЦР-диагностика, она позволяет выявлять ДНК возбудителя. Например, в детском саду можно быстро обследовать методом ПЦР всех, кто контактировал с заболевшим. И если результат положительный, то врач сразу же назначает антибиотик, — говорит Андрей Поздняков.
Коклюшная палочка. Фото © Shutterstock / FOTODOM / Kateryna Kon
Профилактика коклюша: вакцинация
Врождённого иммунитета к этому типу инфекции не существует. Поэтому основной метод профилактики коклюша — вакцинация, а затем ревакцинация по календарю прививок. Но даже это не гарантирует полной защиты, хотя заболевание у привитого человека протекает обычно легко и не провоцирует осложнений. Профилактика коклюша в стране регулируется СанПиН 3.3686-21.
Ранняя вакцинация женщин в третьем триместре беременности приводит к эффективному трансплацентарному переносу антител, полученных из вакцин, от матери к младенцу; антитела сохраняются до тех пор, пока ребёнку не будет можно начать иммунизацию в возрасте 3 месяцев. Второй раз вакцинация против коклюша проводится детям в 4 с половиной месяца; третий — в 6 месяцев. Первая ревакцинация осуществляется в 1,5 года; вторая и третья — в 6–7 и 14 лет, далее каждые 10 лет.
Осложнения после коклюша
Осложнения чаще возникают у детей до года. Наиболее частые из них — вторичные бактериальные инфекции различных отделов дыхательных путей, в том числе коклюшная пневмония, бронхит, плеврит. Коклюш у детей чреват серьёзными осложнениями в любом возрасте. Это пневмония, судороги, энцефалопатия — поражение головного мозга, что чревато неврологическими проблемами, апноэ (остановка дыхания), истощение и обезвоживание, переломы ребёр при сильном кашле у взрослых.
Чем опасен коклюш
Признаки коклюша легко спутать с ОРВИ, поэтому заболевание недооценивают. В группе риска младенцы, а также пациенты с хроническими заболеваниями лёгких и сердечно-сосудистой патологией. Однако у взрослых коклюш часто диагностируется позднее: его симптомы могут быть менее типичными, особенно на начальных стадиях. Кашель может быть принят за обычный бронхит.
Лечение коклюша
Задача терапии — уничтожить возбудителя инфекции, облегчить и затем устранить кашель, предупредить развитие осложнений. Коклюш лечат амбулаторно. Желательно дышать увлажнённым воздухом комнатной температуры. Питание дробное, стоит ограничить воздействие на нервную систему, больше гулять на свежем воздухе, но не в мороз.
В комплексе с антибиотиками в первые дни нередко назначают введение специфического противококлюшного гамма-глобулина. Больным прописывают антигистаминные препараты с седативным действием (прометазин, мебгидролин). Противокашлевые, отхаркивающие средства и муколитики при коклюше малоэффективны, для облегчения приступов назначаются ингаляции, противосудорожные препараты, спазмолитики, в тяжёлых случаях — нейролептики, в период выздоровления — витаминно-минеральные комплексы.
Комментарии